همهی خطرات و ریسکهای جراحی را بشناسید
میزان ریسک جراحی برای هر فرد مانند اثر انگشت متفاوت و منحصر به فرد است. جراحتان دربارهی میزان ریسک شما بیشتر و بهتر میتواند به شما توضیح دهد، با توجه به سوالاتی مانند:
- آیا شما یک کاندید پرخطر برای جراحی هستید یا کم خطر؟
- آیا زندگی شما با جراحی بهبود پیدا میکند یا اینکه خطراتش از مزایایش بیشتر است؟
- آیا جراحی یک گزینهی مناسب است؟
- آیا بدن شما میتواند بیهوشی را تحمل کند؟
- آیا این ریسک وجود دارد که مجبور شوید برای طولانی مدت از ونتیلاتور استفاده کنید؟
- آیا قلب و ریه شما به اندازه کافی برای جراحی قوی هستند؟
هیچ جراحی بدون ریسک نیست اما دانستن ریسکها و عوارض به شما و جراحتان کمک میکند تا تصمیم بهتری بگیرید.
صحبت با جراحتان
بلافاصه قبل جراحی، جراحتان به ملاقات شما میآید و دربارهی ریسکهای بالقوهی جراحیتان با شما صحبت میکند و از شما میخواهد فرم رضایت را امضا کنید. به این پروسه رضایت آگاهانه گفته میشود و ضروری است.
بحث در مورد خطرات فردی باید یک روز قبل از عمل انجام شود تا بیمار فرصت تصمیمگیری داشته باشد. یکی از روشهای کاهش ریسک عمل انتخاب جراح حاذقی ست که عمل مربوطه را بارها انجام داده و با روش جراحی آن کاملا آشنا باشد. رایجترین ریسکها و خطرات جراحی:
1- عوارض بیهوشی حین جراحی
اغلب مشکلاتی که به واسطهی بیهوشی ایجاد میشود به علت لوله گذاری تنفسی یا برداشتن آن است. آسپیریشن (تنفس کردن و ورود غذا و آب در ریهها) یکی دیگر از این مشکلات است. بعضی بیماران هم افزایش ضربان قلب یا افزایش فشارخون را تجربه میکنند.
از دیگر مشکلات میتوان به بیداری و هوشیاری حین عمل اشاره کرد. البته وقتی بیهوشی توسط متخصص بیهوشی و کارشناس بیهوشی اعمال میشود احتمال هوشیاری حین عمل خیلی نادر است.
افزایش دمای (هایپرترمی) بدخیم، یک واکنش به بیهوشی ست که طی آن دمای بدن بیمار سریعا افزایش پیدا میکند. بیماری که در گذشته هایپرترمی بدخیم داشته، احتمال خطر را افزایش میدهد و حتما باید این مسئله با جراح و متخصص بیهوشی در جریان بگذارد.
2- خونریزی حین عمل
مقداری خونریزی در حین جراحی قابل قبول است و مشکلی ندارد اما اگر خونریزی فراتر از حد نرمال باشد میتواند انتقال خون را ضروری کند. خونریزی اگر به اندازه کافی شدید باشد منجر به بحران میشود و جراحی ممکن است متوقف شود و یا نیاز فوری به انتقال خون ایجاد شود.
جراحیهای بدون خون، یعنی جراحیای که به تجویز فراوردههای خونی نیازی نداشته باشد، هرسال بیشتر و رایجتر میشود.
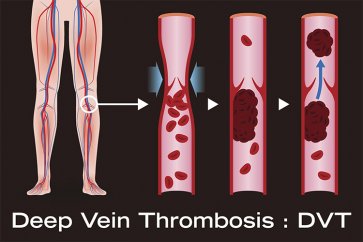
3- لختهی خون به علت جراحی
لختههای خونی که اغلب به عنوان ترومبوز عروق عمقی (DVT) شناخته میشوند، یکی از ریسکهای قابل ملاحظهی جراحی هستند. لختهها در زمان جراحی میتوانند ایجاد شوند و یا در دورهی ریکاوری که بیمار بدون فعالیت است.
اغلب بیماران پس از جراحی داروهایی دریافت میکنند مانند هپارین که رقیق کننده خون هم نامیده میشوند و از ایجاد لخته خونی جلوگیری میکنند. لختهها میتوانند عارضهی مهمی ایجاد کنند اگر در عروق حرکت کنند و در رگهای باریک و کوچک ریه گیر کرده و باعث انسداد رگ شوند که به آن آمبولی میگویند. و یا در عروق مغزی گیر بیوفتند و منجر به حمله یا سکتهی مغزی شوند.
بیمارانی که سابقه ترومبوز داشتهاند، برایشان احتمال خطر بیشتری وجود دارد و قبل عمل باید این وضعیت را به اطلاع پزشک برسانند.
4- خطر مرگ
همهی جراحیها، چه انتخابیها و چه اورژانسیها، ریسک مرگ را دارند. جراحیهایی که در آن نیاز است قلب متوقف شود ریسک مرگ بیشتری دارند نسبت به جراحیهایی مثل برداشت لوزه اما همچنان هر دو مقداری ریسک مرگ دارند.
جراحی تروما، یک جراحی اورژانسی ست که زندگی فرد جراحت دیده را حفظ میکند. فردی که بدون اقدامات درمانی و جراحی قطعا میمرده است. چنین جراحی مثالی ست برای آن دسته از جراحیهای با ریسک بالای مرگ.
وقتی که یک جراحی غیرضروری مثل جراحی پلاستیک را در نظر میگیرید، هنگام تصمیم گیری باید به میزان جدیت و خطرهای جراحی توجه لازم داشته باشد.
5- تاخیر در بهبودی
بعضی بیمارها به نسبت بقیه دوره بهبودی طولانی تری دارند، بخصوص بیمارانی که یک یا چند بیماری دارند. بیماری با یک مریضی مزمن، مشکل سیستم ایمنی و یا داشتن مریضی در هفتههای قبل از جراحی ممکن است مدت زمان بیشتری در بیمارستان بماند و دوره بهبودی سخت تری داشته باشد.
افراد دیابتی که عمل جراحی دارند، معمولا دوره بهبودی طولانیتری دارند خصوصا اگر میزان قندخونشان را بدرستی کنترل نمیکنند.
در مورد دیابتیها، آنها باید بسیار با احتیاط و دقیق تمام مزیتها و ضررهای جراحی که قرار است انجام دهند بررسی کنند که شامل عوارض در دورهی بهبودی هم میشود.
6- سختی در تنفس پس از جراحی
اکثر بیماران را میتواند از دستگاه تنفس یا ونتیلاتور در پایان جراحی خارج کرد. بعضی بیماران نیاز دارند مدت بیشتری از ونتیلاتور استفاده کنند. در موارد شدید، بیماران برای تقویت تنفس به مراکز توانبخشی فرستاده میشوند تا زمانی که بتوانند به راحتی خودشان تنفس کنند و امکان خروج دستگاه تنفسی وجود داشته باشد.
بیمارانی که بیشتر در معرض خطر مشکل تنفسی پس از ونتیلاتور هستند شامل:
- افراد سیگاری
- افراد با بیماری ریوی
- افراد دارای بیماری مزمن
- بیمارانی که نیاز به حمایت ونتیلاتوری در قبل عمل دارند.
7- عفونتهای جراحی
پوست یک سد دفاعی طبیعی در برابر عفونت است. هرگاه پوست به هردلیلی باز شود ریسک عفونت وجود دارد. برش جراحی یک فرصت مهم را برای عفونت در بدن فراهم میکند حتی اگر جراحی در محیطی کاملا تمیز و استریل انجام شود باز هم ریسک عفونت به صفر نمیرسد.
بیماری که خود عفونت دارد و حالا به هردلیلی به جراحی نیاز دارد، بیشتر در معرض عفونت برش جراحی یا عفونت خون است و باید بتوان علائم بدتر شدن عفونت را تشخیص داد.
اغلب بیماران قبل و بعد از جراحی آنتی بیوتیک دریافت میکنند که باعث کاهش ریسک عفونت میشود. کادر درمانی نیز هنگام تعویض پانسمان باید اصول استریل و احتیاط کامل را رعایت کنند تا از ایجاد عفونت جلوگیری شود.
8- آسیب و جراحت حین عمل جراحی
حین جراحی احتمال صدمه زدن به بخشی از بدن وجود دارد. برای مثال، بیماری که تحت جراحی برداشت آپاندیس قرار گرفته، ممکن است کاملا تصادفی و برحسب اتفاق آن قسمت از روده که به آپاندیس متصل است نیز آسیب ببیند.
گاهی آسیب به صورتی ست که همان لحظه متوجه آن میشوند و سریعا آن را درمان و برطرف میکنند. اما گاهی نیز صدمه در زمان ریکاوری بروز میکند. وقتی که کادر درمان متوجه میشود یک مشکلی وجود دارد.
اگر صدمه به اندازه کافی شدید باشد ممکن است جراحی دوبارهای نیاز باشد.
9- فلجی بخاطر جراحی
فلجی یکی از عوارض بسیار شدید جراحی است. باید خاطرنشان کرد که این اتفاق بسیار نادر ست اما میتواند رخ بدهد به ویژه در جراحیهای مغز و اعصاب و نخاع. بسته به نوع و محل جراحی، ریسک فلجی میتواند کمتر یا بیشتر باشد.
جراحی برداشت تودهای در طناب نخاعی و یا ترمیم دیسک کمر ریسک بیشتری برای فلجی دارد تا جراحیهای شکمی.
10- نتایج ضعیف پس از عمل جراحی
بازده ضعیف جراحی میتواند شامل اسکارهای شدید که نیاز به جراحی مجدد دارد. اگر تجربهی بیمار واقع بینانه باشد و نتایج قابل قبول نباشد ممکن است به زمان و هزینهی قابل ملاحظهای نیاز باشد تا مشکل را برطرف کرد.
در بعضی موارد نمیتوان از نتایج ضعیف جلوگیری کرد خصوصا اگر مشکل از آنچه پیشبینی میشده بدتر باشد یا با آغاز جراحی مشکلات بیشتری را بیابند. اگر بیمار تحمل جراحی طولانی را ندارد عمل باید کوتاه شود که البته این تصمیم هم تمام نتیجه کار را تحت تاثیر قرار میدهد.
از نتیجهی ضعیفی که ناشی از خطای جراح است میتوان پیشگیری کرد. بدین صورت که جراحی را انتخاب کنید که حاذق و باتجربه بوده و جراحی مورد نظر را بارها انجام داده و مسلط باشد. و یا برای بهبود نتیجهی کار جراح میتواند با جراح دیگری مشورت کند.
11- بیحسی و مور مور بعد از جراحی
بسیاری از بیماران بیحسی و مور مور را در اطراف ناحیه جراحی تجربه میکنند. برای برخی این مسئله یک حالت موقتی ست اما برای برخی دیگر ممکن است تبدیل به یک عارضهی دائمی شود. ایجاد برش به جراح نیاز دارد تا اعصابی را که بین بدن و مغز پیام میفرستند قطع کند. اگر اعصاب به اندازهی کافی قطع شوند، ناحیه اطراف جراحی ممکنه دچار بیحسی و مور مور شدن شود. البته باید بدانید بیحسی با فلجی متفاوت است.
بسته به محل آسیب، عصب ممکن است ترمیم و بازسازی شود و پس از گذشت چند هفته تا چند ماه مجددا انتقال پیام را انجام دهد. در دیگر موارد آسیب به اعصاب ممکن است آنقدر بزرگ باشد که بدن توانایی بازسازی آن را نداشته باشد و منجر به بیحسی دائمی شود. البته یادآوری میکنیم که جراحان حین برش بسیار به اعصاب توجه میکنند و نهایت دقت را به خرج میدهند تا عصبی را اشتباهی قطع نکنند.
12- اِسکار (جای زخم)
اِسکار پس از جراحی گاهی غیرقابل پیشگیری ست. خصوصا زمانی که برش بزرگ و یا چندگانهای زده شده است. همهی بیماران با برش، ریسک اسکار را دارند. در جراحیهای انتخابی مانند جراحی پلاستیک و زیبایی، اسکار واضح میتواند مسئله بسیار بزرگ تری باشد زیرا جراحی معمولاً در محلی انجام میشود که در معرض دید دیگران است.
بیماران نقش و مسئولیت مهمی در قبال جلوگیری از اسکار دارند. دنبال کردن دستورالعملهای جراح ضروری ست. دستورات مکرر شامل روشهای بسیار خاص مراقبت از زخم و سیگار نکشیدن در قبل و پس از جراحی ست.
جراحان پلاستیک نیاز دارند که بیمارانشان حتما سیگار را به مدت حداقل دو هفته قبل عمل ترک کنند زیرا مطالعات نشان داده که افراد سیگاری اسکار شدیدتر و مشخص تری پس از جراحی دارند. اگر بیمار تصمیم بگیرد که به سیگار کشیدن ادامه بدهد و متوقف نکند، پزشک هیچ کنترلی بر نتیجهی اسکار آن ندارد.
انتخاب جراح حاذق و رعایت دستورالعملها کمک میکند تا حداقل اسکار برجای بماند.
13- کبودی و تورم
کبودی و تورم ناحیه جراحی، یک حالت نرمال در پروسهی بهبودی بعد از جراحی ست. نوع شدید آن میتواند تحت تاثیر عوامل بسیاری اتفاق بیوفتند که شامل
- نوع جراحی
- مقدار نیروی لازم برای تکمیل جراحی
- رنگ چهره بیمار
- نوع مراقبتهای دریافتی پس از جراحی
کمپرس سرد و دیگر درمانهای ساده میتواند پروسه بهبودی را تسریع ببخشد در حالی که استفاده از انواع خاصی از داروها میتواند کبودی را تشدید کند. دربارهی این مسائل و نگرانیها حتما با پزشک خود مشورت کنید.
برای بیشتر جراحیها، جراح باید بتواند یک ارزیابی کلی از مدتی که کبودی و تورم کاملا برطرف میشوند انجام دهد.