نگاهی جامع به عفونت کزاز یا Tetanus؛ از تشخیص تا درمان
کزاز چیست؟
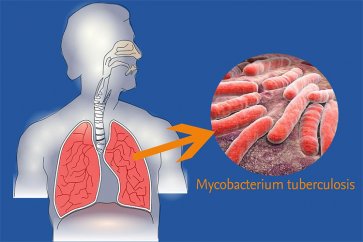
کزاز یک عفونت باکتریایی جدی است. باکتری مولد این عفونت در خاک و سایر عناصر محیطی وجود دارد. فردی که با یک شی آلوده به باکتری کلوستریدیوم تتانی Clostridium tetani برخورد کند و دچار جراحت شود میتواند به این عفونت مبتلا شود. عفونت کزاز قادر است کل بدن را درگیر کند و در نهایت منجر به مرگ شود.
اگر باکتریهای کلوستریدیوم تتانی بر روی زخمی تجمع یابند، نوروتوکسین با اعصابی که مسئول کنترل عضلات است، تداخل پیدا میکند. عفونت کزاز (تتانوس) میتواند موجب بروز اسپاسم یا گرفتگی شدید عضلات و باعث حاد شدن شرایط تنفسی شود و در نهایت به مرگ منجر شود. بهترین شیوه برای پیشگیری از ایجاد این عفونت دریافت واکسن کزاز است.
در ایالات متحده آمریکا سالانه 30 مورد عفونت کزاز گزارش میشود. اینها معمولا افرادی هستند که یا واکسن کزاز دریافت نکردهاند یا تقویت هر ده سال یک بار آن را انجام ندادهاند. کزاز از نظر پزشکی یک وضعیت اورژانسی تلقی میشود. این عفونت نیازمند درمان مناسب و مصرف آنتی بیوتیک است.
علت ایجاد کزاز
همانطور که گفته شد کزاز از طریق باکتری کلوستریدیوم تتانی ایجاد میشود. اسپورهای این باکتری میتوانند مدت زیادی خارج از بدن زنده بمانند. آنها را بیشتر میتوان در کودهای حیوانی و خاک آلوده پیدا کرد، اما عملا در هر جایی امکان حضور دارند.
زمانی که این باکتری وارد بدن میشود به سرعت تکثیر میشود و یک سم موثر بر اعصاب به نام تتانوس پاسمین تولید میکند. این سم با ورود به جریان خون به سرعت در سراسر بدن گسترش مییابد و علائم کزاز را ایجاد میکند.
تتانوس پاسمین بر روی سیگنالهایی که از مغز به سمت اعصاب نخاع و از آنجا به سمت عضلات میروند تاثیر میگذارد و موجب اختلال در این سیگنالها میشود. در نتیجه عضلات دچار اسپاسم میشوند. کلستریدیوم تتانی اغلب از طریق پوست یا زخمهای باز به بدن راه مییابد. ضدعفونی کردن کامل هر زخم و بریدگی بدن میتواند از ایجاد این عفونت جلوگیری کند. راههای ورود این باکتری به بدن عبارتند از:
- زخمهایی که به بزاق یا مدفوع آلوده شدهاند
- سوختگی
- جراحت
- زخمهای حاوی بافت مرده
- زخمهای باز
راههای دیگری نیز هستند که به ندرت ممکن است باکتری از طریق آنها به بدن راه یابد.
- زخمهای ناشی از عمل جراحی
- زخمهای سطحی
- محل نیش حشرات
- محل شکستگیها
- استفاده از داروها یا مخدرهای داخل وریدی
- تزریقهای عضلانی
- عفونتهای دهان و دندان
علائم کزاز
علائم عفونت کزاز 7 تا 10 روز پس از ورود باکتری به بدن بروز پیدا میکند. اما این مدت میتوان بین 4 روز تا 3 هفته متغیر باشد. به طور کلی، هر چه زخم به محل سیستم عصبی مرکزی نزدیکتر باشد، دوره کمون عفونت طولانیتر خواهد بود. افرادی که دوره کمون کوتاهتری دارند علائم را با شدت بیشتری بروز میدهند.
علائم عضلانی شامل اسپاسم و سفت شدگی است. سفت شدن عضلات معمولا از عضلات فک آغاز میشود، به همین دلیل است که عفونت کزاز را با نام قفل فک نیز میشناسند. اسپاسم عضلانی سپس به سمت گردن، گلو و عضلات سینه پیش میرود. در برخی افراد عضلات شکم و پا نیز درگیر میشوند.
در موارد شدیدتر، با درگیر شدن عضلات کمر، ستون فقرات میتواند به عقب خم شود. این اتفاق بیشتر در کودکان مبتلا به عفونت کزاز میتواند رخ بدهد. بیشتر افراد در پی ابتلا به عفونت کزاز علائم زیر را میتوانند تجربه کنند:
درمان عفونت کزاز
هرگونه زخم باید به صورت کامل تمیز شود تا از بروز عفونت جلوگیری شود. زخمی که به عامل کزاز آلوده شده باید به سرعت توسط پزشک متخصص درمان شود. زخمهایی که میتوانند به عفونت کزاز مبتلا شوند عبارتند از:
- زخم یا جای سوختگی که نیاز به عمل جراحی داشته باشد اما این عمل بیش از 6 ساعت به تاخیر بیافتد.
- زخم یا جای سوختگی که بخش زیادی از بافت را از بین برده باشد.
- هر زخم یا سوراخی بر روی بافت بدن که به خاک یا مدفوع آلوده تماس پیدا کند.
- هر زخم یا سوختگی در بدن افراد مبتلا به سپسیس (خون آلوده)
هر فردی با داشتن یکی از زخمهای گفته شده در بالا باید هرچه زودتر ایمونوگلوبولین کزاز (TIG) دریافت کند، حتی اگر واکسن کزاز را دریافت کرده باشد. ایمونوگلوبولین کزاز یا تتانوس حاوی آنتی بادیهایی است که باعث از بین رفتن کلستریدیوم تتانی میشود. این دارو به داخل ورید تزریق میشود و باعث ایجاد محافظت کوتاه مدت در برابر کزاز میشود.
TIG یک راهکار کوتاه مدت است و جایگزین اثرات بلند مدت واکسن نخواهد بود. متخصصان بر این باورند که تزریق TIG برای مادران باردار یا شیرده نیز میتواند بیخطر باشد. پزشک ممکن است در ابتدا پنی سیلین یا مترونیدازول تجویز کند. این آنتی بیوتیکها از تکثیر باکتری و ایجاد نوروتوکسین و در نتیجه اسپاسم عضلانی جلوگیری میکنند.
بیمارانی که به پنی سیلین یا مترونیدازول حساسیت دارند ممکن است تتراسایکلین دریافت کنند. بیمارانی که دچار اسپاسم و سفت شدگی عضلات شدهاند باید داروهای دیگری مصرف کنند که با نظر پزشک تجویز خواهند شد.
1- عمل جراحی برای درمان کزاز
اگر پزشک تشخیص دهد که ابعاد عفونت در بدن گسترده است ممکن است تصمیم بگیرد از طریق عمل جراحی عضله آسیب دیده و عفونی را خارج کند.
2- تغذیه
فرد مبتلا به عفونت کزاز روزانه به مصرف مقدار زیادی کالری احتیاج دارد تا بتواند فعالیت ماهیچههای خود را در سطح بالایی نگه دارد.
3- دستگاه اکسیژن
چنانچه عفونت بر تنفس بیمار تاثیر گذاشته باشد او به دستگاه اکسیژن نیاز خواهد داشت.
جلوگیری از ایجاد عفونت کزاز
واکسن کزاز به طور معمول در غالب واکسن سه گانه دیفتری، کزاز و سیاه سرفه (DTaP) به کودکان تزریق میشود. این واکسن معمولا در سنین زیر تزریق میشود:
- 2 ماهگی
- 4 ماهگی
- 6 ماهگی
- 15 تا 18 ماهگی
- 4 تا 6 سالگی
تقویت این واکسن به طور معمول بین سنین 11 تا 18 سال و سپس هر ده سال انجام میشود. اگر فرد بخواهد به منطقهای سفر کند که شیوع عفونت کزاز در آن مکان زیاد باشد باید در مورد دریافت مجدد این واکسن با پزشک مشورت کند.
شرایط و بیماریهای ناشی از کزاز
اگر فردی به عفونت کزاز مبتلا شود و اقدامی برای درمان انجام ندهد احتمال ایجاد عوارض ناشی از عفونت در تمام طول زندگی با وی خواهد بود، همچنین احتمال مرگ ناشی از این عفونت بین 40 تا 76 درصد وجود خواهد داشت. مشکلات ناشی از عدم درمان این عفونت عبارتند از:
1- شکستگی استخوان
در برخی مواقع، اسپاسم شدید عضلات میتواند حتی به شکستگی استخوان منجر شود.
2- پنومونی تنفسی
اگر ترشحات یا محتوای معده به ریه وارد شوند ممکن است عفونت تنفسی و در نهایت پنومونی ایجاد شود.
3- لارینگواسپاسم
اگر بخش مربوط به تولید صدا در گلو دچار اسپاسم شود در تنفس فرد اختلال ایجاد میشود. در موارد شدیدتر فرد ممکن است دچار خفگی شود.
4- تشنج تتانیک
در صورت کشیده شدن عفونت به مغز، فرد میتواند دچار تشنج شود.